Les membres de l’Afas publient régulièrement des articles. Ils sont à retrouver ici :
Martine Courtois* et Denis Monod-Broca**
* Professeure agrégée honoraire du Conservatoire national des arts et métiers
** Ingénieur et architecte, secrétaire général de l'AFAS

Ce colloque s’est déroulé le lundi 25 mars 2019 après-midi à l'Hôtel de l'Industrie, dans le cadre de la 9e édition de la Semaine de l’industrie.
Organisé par la Société d'encouragement pour l'industrie nationale, l'association Femmes & Sciences, l'association Chercheurs Toujours et l'AFAS, il a été introduit par Evelyne Sevin, vice-présidente de la Société d'encouragement pour l'industrie nationale, qui a rappelé que cette association, fondée en 1801, reconnue d’utilité publique, a pour but d’encourager, de transmettre, de valoriser et de conserver la mémoire des activités industrielles.
Trois tables rondes se sont succédé devant un public nombreux (plus de 150 personnes) dans la salle Lumière, salle historique où les travaux des frères Lumière ont été présentés en 1895.

Regards croisés de Claudine Hermann, Claudie Haigneré, Christel Heydemann
Les trois participantes de cette table ronde (vidéo), Claudine Hermann, Claudie Haigneré et Christel Heydemann, ont croisé leurs regards sur les thèmes de la science, de l'innovation et de l'industrie.
Claudine Hermann, enseignante-chercheuse et première femme à avoir été nommée professeure à l’Ecole polytechnique en 1992, insiste sur la nécessité de donner la voix aux femmes dans les sciences.
Claudie Haigneré, médecin rhumatologue, spationaute, ancienne ministre, ancienne présidente d’Universcience, souligne l’importance de donner l’envie des sciences.
Pour Christel Heydemann, présidente-directrice générale de Schneider Electric France, à la tête de 30 usines actuellement en France, dont celle de Normandie labellisée Industrie du futur, la vraie révolution de l’industrie est la technologie au service de l’innovation.
Après s’être présentées, elles ont débattu sur l’innovation pédagogique, l’innovation dans l’entreprise et l’innovation grâce à la recherche.
Quelques phrases relevées lors de cet échange : «Il est important de laisser entrer l’innovation à l’école» ; «La vraie révolution dans l’entreprise est celle liée à la transition numérique» ; «Les entreprises doivent expliquer leur raison d’être».
Les trois intervenantes insistent sur la place trop faible des femmes dans les entreprises, au niveau des scientifiques comme des managers, mais aussi dans les start-ups. Elles soulignent la nécessité pour les femmes de prendre conscience de leur valeur et de gagner en confiance.
Science, éthique et société – Le mouvement éthique : pourquoi maintenant?
Quatre participants à cette table ronde (vidéo), animée par Christine Kerdellant, directrice de la rédaction de L'Usine nouvelle, IT et L'Usine digitale :
Marie-Françoise Chevallier-Le Guyader, ancienne directrice de l’IHEST
Cecilia Papini, doctorante en chimie des processus biologiques au Collège de France
Patrice Debré, président de l’AFAS
M.-F. Chevallier-Le Guyader fait remarquer que, dans les années quatre-vingt et quatre-vingt-dix, nous sommes passés de l’éthique à la bio-éthique. La réflexion en la matière doit avoir lieu en permanence : «Nous avons besoin de recul, de sens commun», dit-elle.
L’Histoire, comme le rappelle P. Debré, éclaire le présent. Les expériences conduites pendant la seconde guerre mondiale notamment nécessitent qu’aujourd’hui les scientifiques soient des experts capables de réfléchir aux conséquences de leurs recherches. «Jusque récemment, certaines expérimentations sur l’homme se sont faites dans des conditions honteuses». Toute expérience doit s’accompagner de réflexion éthique et prospective sur ses conséquences. Les repères suivants ont été rappelés : procès de Nuremberg, notion de consentement éclairé dans l’expérimentation humaine, allocution de François Mitterrand pour l'installation du Comité consultatif national d'éthique en 1983 («La science d'aujourd'hui prend souvent l'homme de vitesse»).
Cela souligne qu’il faut expliquer et partager les connaissances. La réflexion éthique doit se nourrir également de savoirs. Le raisonnement scientifique est une condition du dialogue entre chercheurs et société. «Sinon la connaissance et la société avanceront séparément l’une de l’autre».
Pour C. Papini, les chercheurs ont le devoir de parler à la société. Et la société a le droit d’interroger les chercheurs.
C. Calvez s’interroge : «Comment répandre l’esprit scientifique ? comment atteindre le juste et le vrai ?». Elle fait part du rapport déposé à l’Assemblée nationale, composé de 23 recommandations pour améliorer la place des femmes dans le monde scientifique en France [1].
Quel sera l’apport de la réforme du baccalauréat avec l’ouverture à la pluridisciplinarité ? Apportera-t-elle des moyens pour que la culture scientifique diffuse parmi les non-scientifiques ?
Et d'ailleurs pourquoi, dans les boutiques du Palais de la découverte ou de la Cité des Sciences, les microscopes sont-ils présentés comme étant pour les garçons et les crayons de couleur pour les filles ? ...
P. Debré donne l’exemple du cœur de poisson, capable de se régénérer, à la différence du cœur des mammifères, et dont on pourrait faire profiter, par modification génétique idoine, un cœur d’homme, et il demande : «Jusqu’où aller ?». La réponse éthique est d’en rester à «guérir, éviter la souffrance». La réflexion et le partage des connaissances sont plus rapides et plus efficaces que la loi.
C. Calvez : «L’esprit scientifique est une condition de l’éthique.»
C. Kerdellant : «La prudence de l’Europe ne l’handicape-t-elle pas ?»
P. Debré : «Sachons développer la diplomatie éthique.»
M.-F. Chevallier-Le Guyader : «La réflexion éthique nous donne au contraire un avantage.»
C. Calvez : «N’oublions pas les vertus du doute !»
P. Debré : «La vérité scientifique existe-t-elle ?»
Science, applications et industrie – L’innovation en réponse aux défis économiques et sociaux?
Cinq participants à cette dernière table ronde (vidéo), animée par Dominique Leglu, directrice de la rédaction de Sciences et Avenir et de La Recherche :
Sophie d’Ambrosio, lauréate de la bourse L’Oréal-Unesco 2018
Julie Rouzaud, Deeptech Program Manager de l’incubateur Willa
Christelle Chapteuil, directrice générale des laboratoires Juvasanté (Groupe Urgo)
Sylvain Maillard, lauréat Montgolfier 2016 et député de Paris
Chaque intervenant décline sa perception de ce dernier thème. On note dans les échanges les phrases suivantes : «Pour avoir un impact positif, il faut innover» ; «Il faut innover, mais il faut le bon moment, le bon contexte, pour réussir cette innovation» ; «Il faut innover en France et fabriquer en France» ; «Il faut des entreprises pour que la technologie reste en Europe».
On note également quelques exemples d’innovations, issues des usages : le pansement intelligent, la facilitation des transports pour réduire les trajets dits en Z, le programme aidé de drones capables de surveiller les feux de forêt et d’aider les pompiers dans leur lutte.
Sylvain Maillard rappelle que la mode a été de supprimer les usines en France et qu’heureusement on en revient, le développement de l’industrie étant la base de tout.
Question : quel est le taux de réussite des innovations ? Chez Nestlé, on compte, paraît-il, sur un taux de 1 sur 250. Chez Urgo, selon Christelle Chapteuil, il est de 1 sur 10.
Il y a urgence, n’avons-nous pas trop peur ?
Conclusion de M.-F. Chevallier-Le Guyader : «On ne perd jamais de temps à réfléchir.»
Cet après-midi se termine par un message vidéo d’Agnès Pannier-Runacher, secrétaire d’Etat auprès du ministre de l’Economie et des Finances, enregistré à l’attention des participants à ce colloque, avant le mot de la fin d’Evelyne Sevin.
Jean de Kervasdoué
Professeur émérite du Cnam, membre de l’Académie des technologies

Avant de pouvoir être prescrite par un médecin à un patient, toute innovation médicale, qu’elle soit diagnostique ou thérapeutique, doit être autorisée à être « mise sur le marché ». Cette première et longue étape ne suffit pas car, pour la très grande majorité des patients, il faut aussi que cette innovation soit remboursable par l’assurance maladie ; elle doit donc être inscrite à une nomenclature et obtenir un tarif. Le bien-fondé de cette procédure ne se discute pas : il faut en effet qu’une « innovation » en soit vraiment une et qu’elle améliore l’arsenal thérapeutique. Toutefois, la procédure française est longue, lente, bureaucratique et, paradoxalement, dessert les entreprises nationales. Quant au rationnement, c’est le mot qui convient et qui se dissimule derrière ce que l’on appelle pudiquement « régulation ». Or il s’agit bien d’une limitation autoritaire de l’accès à un produit ou à un service par des procédures de restriction de l’offre et le choix d'un niveau de remboursement par l’élaboration d’un tarif. Un tarif n’est pas un prix. Contrairement au prix, il ne signale en rien les préférences du consommateur, l’importance de la demande et l’éventuelle rareté de l’offre.
Dans le domaine de la santé, pratiquement tout est rationné : hôpitaux, clinique, médicaments, tarifs et cela s’appelle : autorisation, numerus clausus, inscription à la nomenclature… derrière toutes ces politiques, derrière tous ces mots se trouvent des mécanismes de régulation qui, tous, rationnent. Le plus souvent conçus au cours des décennies passées, ils structurent le système de santé et, à l’évidence, pour beaucoup d’entre eux, sont obsolètes, pas ou mal gérés. Les lignes qui suivent ne vont que très succinctement traiter du rationnement de l’innovation. Le lecteur intéressé pourra se reporter à l’ouvrage que nous venons de publier.[1]
La médecine s’est transformée grâce à l’innovation
Dans le domaine des soins médicaux, l’innovation joue un rôle analogue à celui des autres secteurs et se traduit notamment par une amélioration sensible de la productivité, mais aussi, en augmentant le champ du possible, les innovations médicales permettent de mieux diagnostiquer, de mieux soigner des maladies jusque-là incurables et, simultanément, accroissent les dépenses de soins.
L’innovation en santé est un sujet positif et fédérateur. Il ne suscite pas les mêmes craintes qu’en agronomie où la population redoute l’usage des OGM comme celui des produits de synthèse pour améliorer la santé des plantes. Ainsi, les Français soutiennent très généreusement les initiatives du Téléthon dont l’objectif est, notamment, de permettre de réaliser des manipulations génétiques pour soigner les patients porteurs d’allèles récessifs aux effets pathogènes. A juste titre, ils croient au progrès dans le domaine sanitaire et semblent être disposés à prendre des risques quand il s’agit de leur santé même si des voix plus réservées se font sentir, en matière de vaccins par exemple.
« Innovation », le sens de ce mot, nous venons de le voir, est emporté par sa connotation positive. En lui sont placés tant d’espoirs : soigner les pathologies jusqu’ici incurables, abolir les conflits organisationnels, réduire le déficit de l’assurance maladie, créer de l’emploi, permettre le développement « durable »... Innovez ! Peut-être, mais quand et pourquoi ? Toutes les innovations ne sont pas nécessairement des progrès.
Certaines de ces inventions – pas toutes – permettent de prendre des brevets et, ce faisant, protègent l’idée de l’inventeur durant une période donnée (20 ans le plus souvent) en lui garantissant un monopole. L’économie libérale non seulement reconnaît mais favorise ce type de monopole et intervient quand il est menacé. Le procès de Pretoria intenté par trente entreprises pharmaceutiques contre le Gouvernement sud-africain pour avoir autorisé la copie des constituants de la trithérapie pour les patients porteurs du virus du sida souligne l’importance donnée à la propriété intellectuelle, y compris quand les fondements éthiques des procès pour plagiat illégal sont pour le moins discutables.
Toute innovation modifie les structures sociales
Quand une innovation apparaît, quelle que soit la source, ces acteurs vont immédiatement se poser la question de savoir en quoi cette chose, ce concept, ce système va ou non modifier leur pouvoir. Oui, y penser toujours, ne le dire jamais, les organisations, et notamment les hôpitaux, sont aussi des systèmes de pouvoir où personne n’a envie de se tirer une balle dans le pied sous prétexte que l’innovation pourrait être globalement bénéfique.
Ainsi, l’hospitalisation de jour n’a que des avantages pour le patient (les établissements hospitaliers sont des institutions essentielles mais dangereuses et moins on y séjourne, mieux on se porte) comme pour la collectivité (le coût est environ la moitié d’une hospitalisation traditionnelle). Pourtant, depuis plus de trente ans, elle diffuse très lentement à l’hôpital public. Les raisons sont simples. En France, les directeurs n’interviennent pas dans l’organisation des soins médicaux. Chaque « service », « pôle », « département » est indépendant. Personne n’est donc capable d’imposer une organisation contraignante à l’anesthésiste, au chirurgien, aux labos, à la radio, aux soignants qui ne gagneront pas un centime de plus pour modifier les habitudes qui veulent que l’on opère quand on veut, le matin, en commençant par les cas graves… A moins que quelqu’un ne s’en saisisse, prenne le pouvoir, modifie l’organisation et règne sur ce nouveau territoire... en attendant la prochaine innovation ou le départ de l'innovateur.
Si le dossier médical partagé n’a pas réussi, là aussi la raison est simple. Quand une procédure quelconque (contribuer à remplir un dossier informatisé dans ce cas), ne fait pas partie du contrat de travail et qu’aucune sanction ne suit le non-respect de la procédure, elle est inefficace et, un jour ou l’autre, abandonnée. Autrement dit, aussi, quand il n’y a pas de pouvoir, il n’y a pas d’innovation diffusée.
Les innovations médicales bouleversent ou confortent le pouvoir à l’hôpital des uns ou des autres, comme il peut conforter celui d’une profession. Donc c’est l’hôpital, ses règles, ses structures de pouvoir qui vont permettre que certaines innovations soient rapidement adoptées, alors que d’autres seront superbement ignorées quoique, peut-être, plus utiles. Il en est de même des professions libérales.
Non seulement une innovation trouve, ou ne trouve pas, sa place dans un système social donné, mais l’innovation peut être tout ou partie du système lui-même. Tout d’abord, il est rare qu’une innovation seule bouleverse une institution, mais cela arrive ; ainsi le traitement de la tuberculose par antibiotique a conduit en une décennie à la fermeture des sanatoriums. Le plus souvent, une innovation prend sa place dans un système technique et contribue à son évolution, jusqu’à, parfois, le bouleverser. Les innovations évoluent en grappe (clusters). Ainsi, à l’échelon mondial, la puissance toujours croissante des calculateurs a permis le développement de la génomique, mais il a fallu aussi des progrès dans les nanomatériaux, dans la protéinomique, pour que la neurobiologie, entre autres, se développe et apparaisse la médecine dite « personnalisée »... La science des uns est la technique des autres. Les découvertes d’une discipline (le microscope par exemple) ouvrent à une autre discipline (la biologie), un autre monde, et est source de découvertes. Aujourd’hui, le facteur déterminant, le primum movens, est l’informatique grâce à laquelle, notamment, le séquençage du génome humain a été possible.
Une incapacité à soutenir les inventions et les innovations médicales nées en France
Tous les grands pays industrialisés défendent leurs industriels et privilégient donc les inventions et les innovations nationales. Certes, elles ne peuvent pas toujours le faire, soit parce qu’il n’y a pas d’industrie nationale, soit que le produit inventé à l’étranger est particulièrement innovant, mais pour beaucoup – pratiquement tous –, c’est la réalité pratique, même si, juridiquement cela est interdit, en principe, notamment par la réglementation européenne ! Certes, certains pays sont moins brutaux, plus subtils que d’autres, certes – en apparence – les règles sont respectées, mais de fait, les étrangers ayant des produits de qualité « n’ont pas de chance » dans la plupart des appels d’offre et ces « manques de chance » répétés se reproduisent avec une constance telle qu’elle ne doit rien au hasard. La France est, de ce point de vue, plus « exemplaire [2] » que ses voisins ! Il n’est pas facile pour un concurrent de Siemens de vendre un produit quelconque dans un hôpital allemand, car il y a un représentant de cette très grande entreprise au conseil d’administration de plus de 300 établissements hospitaliers. Outre-Rhin encore, une grande entreprise française de matériaux utilisés dans les hôpitaux était toujours seconde dans les appels d’offre, jusqu’à ce qu’elle achète une entreprise allemande. Aux Etats-Unis, la Food and Drug Administration (FDA) regarde avec une attention très particulière – et très longue – les innovations étrangères. Au Japon, le soutien est encore plus manifeste, car les hôpitaux surpayent les produits japonais pour qu’ils dégagent une marge et exportent à un coût très inférieur. Aux Etats-Unis de nouveau, beaucoup de recherches, y compris dans le domaine de la santé, sont financées par le ministère de la Défense... Ce patriotisme d’ailleurs est partout, sauf en France [3], culturel, naturel, donc automatique. Ainsi, pour participer au développement d’une startup prometteuse française dans le domaine des vaccins, les éventuels investisseurs étrangers posent comme préalable le transfert ou, a minima, la création d’une filiale dans leur pays et ce, en dehors de tout impératif réglementaire.
Il est très difficile pour un acheteur public de décoder la stratégie commerciale d’une entreprise et il n’est pas certain que cela soit son rôle ; cependant il est fréquent que les prix bas soudainement proposés pour tels ou tels produits par une entreprise à un instant donné ne soient que la manière de sortir du marché un concurrent aux reins financiers moins solides, le plus souvent une petite entreprise française. A terme, la faillite du concurrent innovant permettra à ceux restés en place d’augmenter leurs prix, cette « mauvaise » période passée.
Pour les produits remboursés par l’assurance maladie (médicaments, prothèses, appareils d’imagerie, de radiothérapie et autres produits médicaux) se pose aussi la question du tarif et, tout aussi cruciale, la question de la vitesse d’analyse du dossier. Là encore, le plus souvent, l’instruction est longue, la procédure mal cernée et peu claire et, contrairement à ce qui se passe à l’étranger mais conformément à la loi, les entreprises françaises ne sont guère favorisées.
Soulignons encore que toutes ces procédures sont justifiées car un malade ne peut pas juger seul de la qualité d’un produit et, le cas échéant, se prémunir de ses éventuels dangers. L’assurance maladie ne peut pas payer à guichet ouvert même si les industriels souhaitent bénéficier d’une liberté des prix et de la certitude de jouir d’un marché solvable. Néanmoins, toutes les innovations médicales sont triplement rationnées : à l’entrée sur le marché, pour le niveau de remboursement par l’assurance maladie et le montant du tarif.
Un niveau de preuve élastique
Quel niveau de preuve, quelle « évaluation » compte tenu des caractéristiques du produit, de ses bénéfices potentiels, de son coût, sont-ils nécessaires pour inscrire un produit à la nomenclature et notamment quand l’expérimentation n’est pas possible ? Quand les patients ne sont pas affectés de manière aléatoire à un groupe de contrôle pour tester le bénéfice d’une technologie, on parle de « quasi-expérience ». Ces méthodes sont très utilisées en politique de santé pour étudier, par exemple, l’efficacité des mesures pour limiter le tabagisme, mais c’est aussi le cas de toutes les études de cohorte, des panels, des études « avant-après ».
La simplicité n’est encore qu’apparente, le niveau de preuve, variable et, derrière ces procédures, se cache un rapport de force entre l’Etat et l’entreprise. Il peut être en faveur de l’entreprise si sa découverte est majeure et sa base internationale, ou en sa défaveur si l’entreprise est une PME, en général française. Ainsi on voit bien qu’une décision scientifique peut être « utilisée pour réguler un mode de financement » [4] et retarder non seulement l’accès à une innovation, mais l’innovation elle-même. En effet, les règles françaises sont appliquées de telle façon que les rares essais cliniques qui s’y font encore se déplacent vers l’Allemagne ou les Etats-Unis.
Prenons l’exemple de Theraclion, entreprise française. Elle met au point un dispositif médical qui traite les adénofibromes du sein et des nodules thyroïdiens grâce à une machine à ultrasons, l’Echopulse. La Haute Autorité de santé (HAS) est consultée et se déclare enthousiaste, mais va demander de tels niveaux de preuves qu’il va être impossible de répondre car elles sont en l’occurrence inappropriées. En effet, comme il n’y a pas aujourd’hui de traitement techniquement comparable (il s’agit d’ultrasons et les traitements actuels sont médicamenteux), il n’est pas possible de réaliser un essai randomisé en aveugle : les patients seraient capables pour le moins de faire la différence entre avaler un médicament et être exposé à une machine produisant des ultrasons ! L’agence française exige donc une « preuve » impossible quand l’agence américaine compétente, la FDA, impose des critères plus réalistes, répond plus vite et accompagne l’inventeur pour qu’il puisse apporter rapidement l’illustration tangible du bienfait allégué de cette innovation potentiellement importante. Ainsi, deux années après le démarrage de l’étude, la moitié des patients américains ont été traités et pas un seul ne l’est encore en France. En outre, comme en France les critères en matière de conflits d’intérêts sont devenus totalement déraisonnables, les experts en matière d’ultrasons ont tous été écartés par la HAS ! Si bien que David Caumartin, le directeur général des laboratoires Theraclion, déclare : « Politique de risque zéro + absence de compétence + zéro transparence : nous sommes dans une impasse. Il y a un vrai problème de culture face à l’innovation en France. Dans les pays anglo-saxons et en Allemagne, il y a un vrai pragmatisme. Résultat, je ne programme plus de nouvel essai clinique en France, à part le forfait innovation... La situation n’est pas démoralisante. Elle est révoltante. » [5]
Tout cela ne surprend pas. Nous avons dans d’autres ouvrages [6] expliqué pourquoi il en serait ainsi et en quoi la responsabilité civile et pénale des fonctionnaires, comme l’excès de précaution, les conduiraient à ouvrir des parapluies multiples pour n’être responsables de rien par crainte, étant accusés de tout, d’être un jour coupables d’avoir pris un risque. Il faut dire que la classe politique, échaudée par l’affaire du sang contaminé, ne protège pas les experts et hauts fonctionnaires qui doivent prendre ces responsabilités. Remarquons en outre que les réglementations et précautions n’ont pas empêché l’affaire du Mediator, pas plus que le fait que des entreprises mondiales innovantes pèsent de tout leur poids sur les systèmes sociaux des pays occidentaux, jusqu’à les prendre en otage. L’affaire du Solvadi illustre un processus inverse, cette fois au bénéfice de l’entreprise. Il se généralise et montre comment certaines d’entre elles peuvent manipuler les systèmes de protection sociale et, bien entendu, les habitants de la planète. L’accès au marché, la négociation des tarifs mettent en jeu des intérêts considérables.
Une politique de l’innovation asservie au seul équilibre des comptes de l’assurance maladie
Quand on se penche sur plus d’un demi-siècle de politique du médicament, le bilan n’est guère positif. Non seulement la place de l’industrie française recule, mais les dépenses de médicaments dépassent de 12% la moyenne des pays comparables alors que les tarifs sont bas. Il y a deux raisons essentielles à cela. La première est qu'à l'exception du « crédit d'impôt recherche », l’Etat et les directions concernées (Sécurité sociale, Budget) n’ont pas su distinguer, comme l’ont fait leurs équivalents britanniques, l’élaboration d’une politique industrielle favorable aux entreprises du secteur et, par ailleurs, la maîtrise des dépenses de soins médicaux. La seconde raison provient du fait que le rationnement ne concerne que l’entrée sur le marché et les tarifs, pas les volumes. Les médecins français ont jusqu’ici réussi à ce que leurs prescriptions ne soient pas ou peu contrôlées, fussent-elles en dehors des indications définies au moment de l’autorisation de mise sur le marché. En outre si, bien entendu, les industriels font tout pour que leurs médicaments puissent être vendus et remboursés, ils ne font rien pour les sortir de la liste qui les a mis sur le marché quand ils ont été remplacés par des thérapeutiques plus efficaces. Or il existe des médicaments autorisés qui n’ont aucun effet thérapeutique (les médicaments homéopathiques), d’autres qui sont tout aussi inefficaces et plus dangereux (les médicaments prescrits aux patients atteints de la maladie d’Alzheimer), enfin, et c’est le cas le plus général, beaucoup de médicaments sont mal, parce que trop, prescrits. Ainsi, nous estimions de manière conservatrice que l’on pourrait économiser de l’ordre de 3,5 milliards d’euros de dépenses d’assurance maladie si les médicaments étaient prescrits à bon escient [7].
Une révolution sans réforme
La France dispose des mécanismes institutionnels qui permettent au plus grand nombre d’accéder en toute sécurité aux innovations médicales. Il n’y a de rationnement explicite (comme au Royaume-Uni) que dans la gestion de la « liste en sus » de certains médicaments hospitaliers. Faute d’être capable de gérer le bon usage des médicaments, trop ou pas assez prescrits, la puissance publique (Etat et assurance maladie) a surtout joué sur la fixation des tarifs, ce qui est de bonne guerre, et, de manière plus contestable, sur le taux de remboursement par l’assurance maladie. Cette dernière mesure est contestable car le complément de ce que ne rembourse pas l’assurance maladie est pris en charge par des assureurs privés qui couvrent plus de 93% de la population. Autrement dit, l’effet dissuasif est nul. Quant à la baisse de prix, quand elle descend au-dessous de certains seuils, les entreprises cessent d’approvisionner le marché et les ruptures de stock se multiplient.
Il n’y a pas eu de distinction entre une politique industrielle favorable à l’industrie et une politique médicale qui chercherait la juste rémunération des industriels. Cette politique est marquée par la trop large extension du principe de précaution, comme celle des conflits d’intérêts qui conduit au transfert des essais, voire des entreprises vers d’autres pays.
Mais la caractéristique essentielle est l’opacité de ce millefeuille bureaucratique. Il n’est transparent pour personne. Il n’est pas géré, les fonctionnaires qui ont la tutelle des agences sont très peu nombreux. L’Etat manque d’expertise scientifique et technique, ce qui laisse la place à un champ de bataille où rentre beaucoup d’argent et dont sortent certes des innovations mais aussi quelques cadavres industriels, le plus souvent français. L’Etat ne consacre pas suffisamment de temps et d’agent à gérer ce qui est son outil économique essentiel : la conception des actes et le calcul de leur tarif.
Il n'y a aucun texte à changer, seulement la manière de les appliquer, ce qui, à l'évidence, semble quasi impossible.
Alain Delacroix
Ancien professeur titulaire de la chaire "Chimie industrielle - Génie des procédés" du Conservatoire national des arts et métiers

Rudolf Christian Karl Diesel est né le 18 mars 1858, rue Notre-Dame de Nazareth à Paris. Son père Théodore, relieur, était né à Augsbourg et avait émigré en France. Le petit Rudolf a probablement eu sa vocation d’ingénieur en visitant le Musée des arts et métiers au Conservatoire national des arts et métiers, tout proche de la rue Notre-Dame de Nazareth.
Malheureusement, en raison de la guerre franco-prussienne de 1870, la famille Diesel doit quitter la France pour se réfugier à Londres. La même année, sa mère l’envoie à Augsbourg chez son oncle, qui est professeur de mathématiques. Très vite, Rudolf Diesel, qui veut devenir ingénieur, s’inscrit à l’école industrielle d’Augsbourg puis à la Königlich Bayerische Technische Hochschule München. Cette école, fondée en 1868, a un professeur célèbre, Carl von Linde, qui va fortement influencer la vie future de Rudolf. En effet, Linde, formé entre autres par le non moins célèbre thermodynamicien Rudolf Clausius à Zurich, est un pionnier des machines de réfrigération. Diesel va commencer à travailler avec lui et devient rapidement son directeur d’usine en 1881.
Diesel se marie en 1883 avec Martha Flasche et, en 1890, il part à Berlin avec sa femme et ses trois enfants pour gérer les sociétés de recherche et de développement de Linde. Pour devenir indépendant et échapper aux brevets de Linde, Diesel se lance alors dans la recherche d’un nouveau moteur car la machine à vapeur n’a pas un bon rendement thermodynamique et est très polluante (ce dernier point n’a pas dû être considéré à l’époque par Diesel !). Un de ses premiers moteurs à vapeur d’ammoniac explose et Diesel finit à l’hôpital et gardera quelques séquelles.
Dès 1887, Diesel publie un livre sur la construction d’un moteur thermique susceptible de remplacer avantageusement ceux du moment. Il imagine utiliser la propriété d’auto-inflammation des hydrocarbures lourds pour initier la déflagration dans le cylindre, ce qui permet d’employer des fiouls peu chers. Ce moteur puissant et performant, après avoir équipé les bateaux, va s’étendre aux locomotives, camions et automobiles, avec le succès que l’on sait.
Après une vie brillante, Diesel disparaît dans des conditions étranges juste avant la guerre de 1914. Le 29 septembre 1913, il est à bord du paquebot Dresden, en route pour l’Angleterre pour une réunion à Londres. Il quitte ses collaborateurs en fin de soirée et ceux-ci découvrent le lendemain matin sa cabine vide et son lit non défait. On découvre plus tard un corps en mer qui porte des objets identifiés par sa famille comme lui appartenant.
On dit qu’avant son voyage, Diesel aurait laissé à sa femme un sac qu’elle n’était censée ouvrir que la semaine suivante. A l’intérieur se trouvaient 200 000 marks et apparemment, tous ses comptes bancaires avaient été vidés. De plus le journal de Diesel retrouvé à bord du Dresden comportait une croix à la date du 29 septembre.
Deux hypothèses sont retenues concernant cette disparition étrange. La première est le suicide, qui pourrait s’expliquer par sa nature dépressive et des soucis dans ses affaires. La deuxième est un peu plus complotiste : l’empereur Guillaume II et ses sbires n’étaient pas très heureux, en 1913, de voir partir vers le futur ennemi un brillant ingénieur dont les moteurs seraient indispensables dans les sous-marins et les bateaux de la marine impériale.
Quant au moteur diesel, il a eu un très grand succès mais très curieusement, en quelques années, il est violemment vilipendé en raison des problèmes de pollution qu’il génère. Comme on l’a vu, ce moteur utilise l’auto-inflammation d’hydrocarbures lourds à haute température et pression et, comme on le sait en chimie industrielle, cela crée des particules de suie, inhérente à ce type de combustion, un défaut en partie corrigé par les filtres à particules. Comme il travaille dans des conditions plus difficiles, ce moteur est plus complexe et donc plus cher. Mais cela est compensé par son meilleur rendement thermodynamique et sa plus faible consommation, ce qui le rend 20% plus performant que son cousin à allumage commandé.
Ce moteur a été favorisé en France dès les années soixante en raison du développement de l’énergie nucléaire, qui n’utilisait plus de fiouls lourds pour produire de l’électricité. Ce type d’hydrocarbure peu cher pouvait ainsi être consommé par le transport routier. Les producteurs français d’automobiles ont donc produit des moteurs diesel de plus en plus performants.
Parallèlement, pour que les voitures à essence consomment moins, on a inventé l’injection directe, ce qui du coup leur fait produire des particules fines largement autant que le moteur diesel. La norme Euro 6b de 2015, qui concerne les deux types de moteurs, tolérait en effet 6x1011 particules au km pour le diesel, contre 6x1012 pour les véhicules à essence, soit dix fois plus. En 2017, le véhicule essence a été aligné sur le diesel. Les mêmes normes antipollution s’appliquent donc aux moteurs diesel et essence, mais comme on l’a vu, les moteurs diesel consomment 20% de moins de carburant, ils émettent donc 20% de moins de CO2 et sont donc beaucoup plus écologiques que leurs cousins à essence.
De plus, la recherche sur ces moteurs continue et de nouvelles solutions apparaissent. Par exemple le moteur à pistons opposés pourrait être 30% plus efficace et aurait un impact écologique total plus favorable que le véhicule électrique fonctionnant à partir d’une électricité non nucléaire.
Par ailleurs, on sait que l’abrasion des pneus, des freins et de la route produit au moins autant de particules fines que l’échappement des véhicules les plus récents, ce qui du coup rend le véhicule électrique un peu moins sympathique.
Pour faire une comparaison réelle des types de motorisation, il faudrait effectuer des analyses des cycles de vie qui prennent en compte le mode de transport, depuis l’extraction du minerai d’uranium ou du pétrole jusqu’à la gestion des déchets ultimes. Cela permettrait de limiter les avis trop péremptoires dont les médias nous abreuvent journellement. Par ailleurs une industrie lourde du type de l’automobile ne peut pas suivre en temps réel les soubresauts des modes, qui vont maintenant un peu trop vite. Bien que l’automobile ait été inventée à la fin du XIXe siècle, je me souviens avoir vu, à Paris, des camions hippomobiles qui y livraient encore de la bière dans les années cinquante.
En France actuellement, sur ce sujet comme sur bien d’autres, les croyances et les avis tranchés remplacent souvent les connaissances scientifiques... l’AFAS a donc encore de beaux jours devant elle !
Jeanne Brugère-Picoux
Professeur honoraire de pathologie médicale du bétail et des animaux de basse-cour (Ecole nationale vétérinaire d’Alfort), membre de l’Académie nationale de médecine, présidente honoraire de l’Académie vétérinaire de France

Alors que l’épizootie de peste porcine africaine (PPA) s’étendait dangereusement vers l’Ouest de l’Europe du fait de l’atteinte de la Pologne aux portes de l’Allemagne, cette maladie redoutable pour les élevages porcins est apparue dans la faune sauvage en Belgique, à plus de 1000 km de distance des derniers foyers européens. Début septembre 2018, 5 sangliers infectés ont été découverts (4 morts, 1 malade et abattu) à une dizaine de kilomètres de la France. Dès cette découverte, le ministre wallon de l’Agriculture, René Collin, a annoncé que le nombre de sangliers infectés pourrait augmenter rapidement car « beaucoup d’autres sont à l’analyse. On va arriver à des dizaines, voire 400 sangliers, selon ce que les experts nous annoncent » et ajoutant « La peste porcine africaine est là, et elle est là pour longtemps ! ». Il avait malheureusement raison car 299 cas de PPA ont été détectés chez des sangliers trouvés morts dans la région d'Etalle, dans la zone tampon belge considérée comme infectée. Le fait que les sangliers prélevés hors de cette zone infectée (ZI) ont été longtemps négatifs pouvait permettre d’espérer que les mesures de biosécurité mises en place par la Belgique se révéleraient assez efficaces pour éviter la propagation de la PPA vers la France.
Mais la découverte de 2 sangliers infectés à 1,6 km de la frontière française, en dehors de la zone tampon belge, au début du mois de janvier 2019, a alerté le ministère de l’Agriculture français [1].
La peste porcine africaine (PPA)
La PPA est due à un Asfivirus de la famille des Asfarviridae. Ce virus est particulièrement résistant dans le milieu extérieur comme dans les viandes non cuites réfrigérées ou dans les salaisons (principal risque connu pour cette affection). La maladie se transmet par contact soit avec un autre animal, soit par un aliment (eaux grasses [2], charcuterie...) ou un environnement contaminé (matériel d’élevage, moyens de transport, bottes, etc.). Les tiques du genre Ornithodoros [3] peuvent aussi transmettre la maladie.
Comme la peste porcine classique (PPC), due à un pestivirus proche des pestivirus des ruminants, il s’agit d’un fléau majeur pour l’élevage porcin justifiant leur classement comme danger sanitaire de première catégorie à déclaration obligatoire. Ces deux maladies épizootiques majeures, non transmissibles à l’Homme, figurent également dans la liste des maladies notifiées à l’OIE (Organisation mondiale de la santé animale). Cependant, la PPA ne peut être éradiquée que par des mesures de biosécurité car il n’existe pas de vaccin pour lutter contre cette maladie comme dans les épizooties de PPC [4].
Cliniquement, la PPA est une septicémie qui ressemble à la PPC : hyperthermie, vomissements, diarrhée parfois sanguinolente, détresse respiratoire, avortements, lésions hémorragiques plus importantes que dans la PPC (nœuds lymphatiques, peau, en particulier au niveau des oreilles, reins, rate...). La mort survient en une dizaine de jours avec un taux de 100% dans la forme aiguë. Il peut exister des formes plus atténuées dans certaines formes chroniques où les troubles respiratoires prédominent.
Extension des foyers de PPA
Pendant longtemps, la PPA est restée limitée à l’Afrique. Elle été introduite pour la première fois en 1957 en Europe (au Portugal) à la suite de la distribution d’eaux grasses provenant d’un avion de ligne assurant la liaison Angola-Portugal et c’est ainsi que la maladie s’est étendue à toute la péninsule Ibérique. Quelques foyers erratiques ont pu être observés dans certains pays européens, dont la France considérée comme indemne depuis 1974 [5]. Il n’en est pas de même pour l’Italie du fait de la persistance de la PPA sous une forme enzootique en Sardaigne, infectée en 1978, probablement par l’importation de déchets de cuisine contaminés.
Plus récemment, elle a été introduite en Géorgie en 2007 [6], puis en Arménie, en Azebaïdjan et en Russie. Progressivement, à partir de 2013, elle s’est étendue aux pays voisins : Ukraine, Biélorussie, Lituanie, Lettonie, Estonie, Pologne et, plus récemment, Moldavie, République tchèque, Roumanie, Hongrie puis Bulgarie.
On a constaté une recrudescence du nombre de foyers en élevages porcins dans les pays où la maladie est désormais enzootique depuis plusieurs années, et ce principalement en Pologne.
Enfin, il faut noter l’augmentation progressive du nombre de déclarations de PPA dans la faune sauvage en Europe : 334 en 2014, 1715 en 2015, 2466 en 2016, 3994 en 2017 et 4111 au 27 juillet 2018, de même qu’une progression géographique vers l’Ouest et le Sud qui serait plus due à une contamination d’origine humaine (République tchèque, Pologne et Hongrie) [7].
Pour la première fois en Asie, la Chine, déjà confrontée à la PPC, vient aussi de déclarer la PPA sur son territoire, ce qui pourrait se révéler catastrophique dans ce pays possédant plus de la moitié de la population porcine mondiale.
Du 10 juin 2018 au 26 juillet 2018, la Roumanie a déclaré 473 foyers porcins correspondant surtout à des petits élevages familiaux (seuls deux élevages importants de 43 800 et 2750 porcs ont été touchés). L’atteinte de ces élevages non professionnels dans un site géographique particulier comme le delta du Danube semble plus lié à une faille dans les mesures de biosécurité qu’à une contamination par des sangliers sauvages.
C’est pourquoi la campagne spécifique d’information à destination des chauffeurs routiers et des voyageurs en provenance des pays de l’Est infectés par la PPA menée au premier semestre 2018 par le ministère de l’Agriculture (ondes radio de Sanef 107.7, aires d’autoroutes, stations de télépéages pour les poids lourds) était parfaitement justifiée. Mais cette communication n’a pas pu empêcher l’apparition de la PPA découverte dans la commune d’Etalle, peu éloignée d’une autoroute en Belgique !
Pour lutter contre la propagation de la PPA en Belgique, le ministre René Collin a annoncé plusieurs mesures concernant la zone de 63 000 hectares dans la province de Luxembourg touchée : mesure de confinement pour 60 élevages de porcs qui sont présents dans ou à proximité de la zone, arrêtés d’interdiction de circuler (interdiction de se promener dans ces forêts pendant un délai d’un mois minimum) s’ajoutant aux mesures déjà prises visant à interdire la chasse et le nourrissage dans cette zone. Il importe aussi de réduire le nombre de sangliers, et dans les zones où la chasse est autorisée, ce même ministre interdit les amendes habituellement prévues pour le tir des laies. Les chasseurs sont d’ailleurs associés à ces mesures de lutte dans le dépistage des animaux malades ou morts.
Origine de la peste porcine africaine en Belgique : une troisième hypothèse
Au 9 octobre 2018, parmi les 126 carcasses de sangliers ayant fait l’objet d’un prélèvement en Belgique pour une recherche de PPA, 70 ont été positives et ont été trouvées uniquement sur les 99 prélèvements réalisés dans la zone infectée (ZI) de 63 000 hectares. Ces 70 cas positifs étaient répartis dans un périmètre de 2500 hectares au sein de la ZI.
Une nouvelle hypothèse a été émise du fait que deux carcasses positives avaient été trouvées dans le camp militaire de Lagland, situé en province de Luxembourg. Or, l’état avancé de décomposition de l’une de ces carcasses découverte le 21 septembre permettait d’évaluer que la mort du sanglier était survenue deux à quatre semaines plus tôt. Il pourrait s’agir de l’un des premiers sangliers touchés par la PPA, voire le « cas index ». D’où une troisième hypothèse – après la première concernant l’importation par des camionneurs baltes de déchets alimentaires contaminés et la seconde rapportant une possible introduction de sangliers vivants contaminés par des chasseurs – de l’introduction de la maladie lors des déplacements des militaires étrangers provenant de République tchèque et de Pologne ou de militaires belges revenant de mission des Pays baltes. En conséquence, des mesures de biosécurité supplémentaires ont été mises en place dans le camp de Lagland où toutes les manœuvres militaires ont été arrêtées.
Mobilisation dans l'Hexagone
Le ministère de l’Agriculture est particulièrement inquiet face à cette PPA si proche de notre frontière car les enjeux économiques sont majeurs pour la filière porcine. Il a très rapidement mobilisé tous les acteurs concernés : Conseil national d'orientation de la politique sanitaire animale et végétale (CNOPSAV) et comité de pilotage (Copil) porcin.
Une première instruction technique concerne les départements frontaliers – Ardennes (08), Meuse (54), Moselle (55) et Meurthe-et-Moselle (57) – vis-à-vis de la PPA en élevage et dans la faune sauvage, où deux zones sont définies (fig. 1) :
- une zone d’observation renforcée le long de la frontière avec la Belgique (allant de l’E46 au niveau de Sedan à Longwy sur environ 15 km de large soit les 133 communes les plus proches des cas en Belgique (la Moselle n’est pas concernée par cette zone d’observation renforcée) ;
- une zone d’observation dans les quatre départements frontaliers.
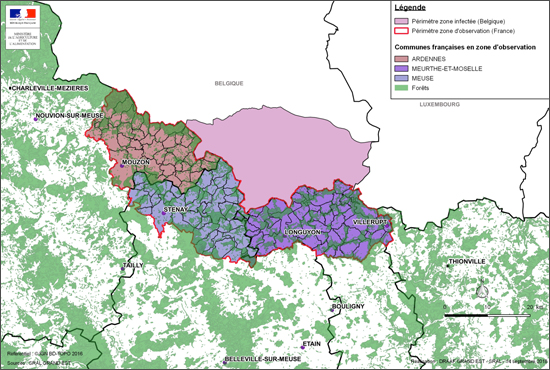
Un recensement des élevages porcins plein-air, hors-sol ou non professionnel (porcs charcutier, porcs de compagnie) est prévu en priorité dans la zone d’observation renforcée.
Les mesures de biosécurité sont obligatoires dans les quatre départements (entrées de personnes, circulation de véhicules, mesures de nettoyage et de dératisation, alimentation et abreuvement des animaux, prévention des contacts avec la faune sauvage, gestion de l’introduction des animaux et des cadavres). Les signes cliniques de suspicion chez les porcs seront une diminution de l’appétit, une hyperthermie, une surconsommation d’eau, un avortement et/ou des lésions hémorragiques externes. La mortalité d’au moins 5 animaux (ou de 5% de l’effectif) peut être retenue, sauf dans la zone de surveillance renforcée où 2 animaux morts par lot sur une semaine doivent donner l’alerte.
Les actions mises en œuvre pour la faune sauvage concernent la surveillance de la mortalité ou d’une diminution de la population chez des sangliers pouvant évoquer une peste porcine. Heureusement, contrairement aux mesures belges, l’agrainage de dissuasion habituel a été maintenu, évitant ainsi un déplacement de la faune sauvage.
Par ailleurs la mise en place de plusieurs clôtures à la frontière franco-belge ne permet pas d’être efficace à 100% car on ne peut pas barrer les routes [1].
Fallait-il interdire la chasse en France ? Non, au contraire
Dès septembre 2018, la chasse au gros gibier a été temporairement suspendue dans les quatre départements à risque (la chasse au petit gibier en dehors des forêts reste autorisée) afin de limiter les mouvements de sangliers induits par la chasse et aussi de limiter le risque de diffusion par les chasseurs et leur matériel. Les mesures de lutte contre la PPA étant habituellement celles préconisées pour lutter aussi contre la PPC, j'ai pu regretter cette interdiction de la chasse et espérer qu'elle serait rapidement levée [8]. En effet, en limitant la densité de la population de sangliers, on pourrait au contraire limiter un risque de propagation de la maladie sur notre territoire toujours officiellement indemne, d’autant plus que les mesures belges ont interdit l’agrainage, ce qui déplacera les sangliers vers d’autres zones, et la France n’est pas loin.
Si l’on se rappelle la lutte organisée lors de l’enzootie de PPC observée en 1992 dans l’Est de la France, le coordonnateur national dans cette lutte, le docteur vétérinaire Eric Fouquet [9], directeur des services vétérinaires en Moselle, avait plutôt préconisé une intensification des tirs de sangliers. Cela avait permis de stopper rapidement l’avancée de la peste porcine, ces mesures ayant impliqué plus particulièrement les chasseurs (chasse à l’affût, organisation de battues, enclos-pièges permettant de piéger et d’éliminer des sangliers, tirs de nuit). Le maintien de la chasse permet de baisser les densités de sangliers (leur population peut doubler en l’absence de chasse) et de disposer d’un grand nombre de prélèvements pouvant être analysés au laboratoire permettant ainsi une meilleure anticipation dans la surveillance de la maladie (plutôt que d’attendre la découverte de cadavres). Par ailleurs, les techniques de chasse en battues dans le Nord de la France sont peu dérangeantes pour le sanglier : chasse sur des traques de petite taille, utilisation de races de petits chiens qui ne coursent pas les animaux sur de longues distances. De plus, contrairement à ce qu’on pourrait penser, les sangliers ne se déplacent pas sur de très longues distances.
Après un allègement des mesures de protection dans les Ardennes par la réduction de la zone d’observation renforcée permettant une réduction de la population de sangliers par la reprise de la chasse, le ministre de l’Agriculture vient de décider le 14 janvier 2019 de créer une zone blanche, vide de sanglier pour créer une sorte de vide sanitaire vis-à-vis de la PPA.
L’organisation de la surveillance des cadavres de sangliers doit être renforcée par le réseau de surveillance épidémiologique des oiseaux et des mammifères sauvages terrestres en France (SAGIR) avec l’aide de l’ Office national de la chasse et de la faune sauvage (ONCFS) et des fédérations de chasse. Une recherche active de cadavres est prévue dans la zone de surveillance renforcée. Des panneaux seront aussi placés à l’entrée des forêts pour prévenir les promeneurs de signaler les cadavres de sangliers.
Le facteur humain, par la dispersion de déchets contaminés, permet aussi de diffuser le virus sur une longue distance (comme c’est le cas pour la PPA en Belgique où le virus a parcouru plus de 1000 km) et un plan d’action est prévu dans les mois à venir par le ministère de l’Agriculture pour compléter et adapter le plan connu depuis 2006 pour les pestes porcines.
Une fiche de mesures de biosécurité obligatoires destinée aux éleveurs a été aussi éditée par le ministère de l’Agriculture pour une application immédiate : entrées contrôlées dans les élevages, disposition d’un sas sanitaire à l’entrée des bâtiments, tenues à usage unique, interdiction d’entrée pendant 48 heures après avoir été en contact avec un sanglier, interdiction de distribuer des déchets de cuisine, nettoyage et désinfection du matériel, clôtures renforcées des élevages plein air, bacs d’équarrissage à l’extrémité de l’exploitation en bord de route, rigueur dans les mesures de désinfection et de dératisation des bâtiments entre deux bandes, litières ou paille entreposées à l’abri des sangliers et à distance de la zone de stockage des cadavres, nettoyage et désinfection du quai et des aires de stockage pour l’embarquement des porcs après chaque départ, circuit défini pour les véhicules entrant dans l’exploitation, après tournée en élevage, le véhicule doit être nettoyé et désinfecté.
Des mesures ont été aussi déployées au niveau national pour renforcer la surveillance événementielle des pestes porcines en France dans la faune sauvage. Elles sont renforcées par la création récente de la « zone blanche ».
Enfin, une bonne coordination entre les trois pays directement concernés par ces foyers de PPA en Belgique (Belgique, Luxembourg et France) est essentielle pour la mise en œuvre des mesures de biosécurité.
Alain Delacroix
Ancien professeur titulaire de la chaire "Chimie industrielle - Génie des procédés" du Conservatoire national des arts et métiers

L’Académie d’agriculture de France a publié récemment un point de vue d’académiciens intitulé : « Y-a-t-il de bons et de mauvais additifs alimentaires ? »[1].
On constate en effet que via les divers réseaux d’information, circulent des classements qui qualifient les additifs alimentaires en « bons » ou « mauvais ».
Ces classements sont réalisés par des personnes dont les connaissances scientifiques ne sont généralement pas avérées et qui s’adressent à une population souvent crédule, voire avide de scandale sanitaire. Et ils sont parfois relayés par de grands médias en quête d’audience.
Cela a pour effet de fragiliser l’industrie agroalimentaire. Déjà dans les années soixante-dix, une campagne contre les colorants avait transformé les yaourts et sirops à la fraise ou à la menthe en produits incolores et peu attirants. Ceux-ci avaient retrouvé leurs couleurs au bout de quelque temps mais l’industrie française des colorants avait pris un rude coup.
La mode actuelle du bio implique qu’un additif « naturel » est forcément sain et qu’une molécule synthétique est forcément toxique, ce qui ne repose sur aucune base scientifique.
Les produits bio doivent être traités comme les autres et l’on oublie trop facilement la toxicité des molécules naturelles. Le texte publié sur le site de l’Académie d’agriculture rappelle, par exemple, que les nitrites, peu toxiques, ont été introduits dans les jambons entre autres pour se préserver de la toxine botulique, une molécule naturelle susceptible d’être présente dans les conserves mal conditionnées et qui a une dose létale DL50 d’environ 2 millionièmes de g/kg.
Le texte rappelle aussi la différence entre danger et risque en donnant l’exemple de l’avion : celui-ci présente un danger majeur d’écrasement au sol, ce qui n’empêche pas ses très nombreux utilisateurs de l’emprunter car ils savent que le risque de survenue (qui est une probabilité) est très faible.
Ce ne sont pas les sentiments et les croyances qui peuvent traiter du risque alimentaire mais la démarche scientifique qui, malheureusement, n’est pas très relayée dans les trop nombreuses sources d’informations maintenant disponibles.
Jean-François Cervel
Commission nationale française pour l’Unesco, IGAENR

La compétition entre puissances à l’échelle mondiale va s’exaspérant. Le conflit entre la puissance dominante du XXe siècle – et qui souhaite évidemment le rester –, les Etats-Unis d’Amérique, et celle qui veut devenir la puissance dominante du XXIe siècle, la Chine, s’accélère. Par-delà la guerre commerciale et financière qui défraie quotidiennement la chronique, c’est le domaine des sciences et des techniques qui est le champ de bataille essentiel. En témoignent quelques évènements récents qui montrent bien l’ampleur du risque mondial que cette compétition fait naître.
Les Chinois poursuivent méthodiquement leur énorme programme d’investissement scientifique et technologique. Après la phase des investissements territoriaux qui ont permis la modernisation accélérée du pays à la suite des décisions de Deng Xiaoping, c’est l’objectif de l’innovation et de la rupture scientifico-technologique qui a été donné. Tous les champs scientifiques sont concernés, informatique et intelligence artificielle, biologie et génétique, physique quantique, espace… Dans tous ces domaines, la Chine veut atteindre la première place.
Ainsi, comme on le sait depuis de nombreuses années (même si la presse occidentale semble le découvrir aujourd’hui à l’occasion de l’alunissage d’un module chinois sur la face cachée de la Lune ce 3 janvier 2019), la Chine s’est donné comme objectif de devenir la première puissance spatiale. Quelques faits marquants ont jalonné ce processus au cours des dernières années : taïkonautes chinois dans l’espace, destruction par laser, depuis le sol, de satellites et projet d’installation d’une base chinoise sur la face cachée de la Lune. Nous y sommes aujourd’hui, avec l’objectif clairement affiché d’établir une base spatiale permanente, prélude à un programme de conquête et de militarisation de l’espace.
Les Etats-Unis ne s’y sont pas trompés avec la décision récemment prise par le président Trump de créer une armée spatiale spécifique, séparée de l’armée de l’air à laquelle ce domaine était jusqu’à présent rattaché et dotée de moyens importants, en accord, à la manière américaine, avec les grandes entreprises privées du domaine (cf. les déclarations d’Elon Musk ou de Jeff Bezos). C’est un signe qui ne trompe pas sur l’ampleur de la compétition spatiale qui est engagée dans un contexte global de relance de la course aux armements, dans lequel la Russie est également un acteur essentiel, comme en témoignent les annonces récentes du président Poutine sur les nouvelles armes russes.
L’espace est donc, clairement, désanctuarisé.
L’humanité se retrouve ainsi placée dans cette perspective aberrante de projeter dans l’espace son découpage territorial national terrestre. Nous sommes partis pour organiser des territoires, selon la carte nationale terrestre, demain sur la Lune, après-demain sur Mars et au-delà par la suite….
La conquête spatiale est un extraordinaire progrès pour l’humanité. Ce même 3 janvier 2019, la sonde spatiale américaine New Horizon, lancée il y a douze ans, nous envoie des photographies d’Ultima Thulé, qu’elle survole à quelque six milliards de kilomètres de la Terre, dans la ceinture de Kuiper, des sondes Voyager lancées dans les années soixante-dix du siècle dernier, sont en train de sortir du Système solaire et Rosetta a su atterrir sur la comète Tchourioumov-Guérassimenko après un exceptionnel parcours…
Le domaine spatial témoigne donc aujourd’hui de l’extraordinaire capacité de l’humanité et, en même temps, de ses plus traditionnelles faiblesses. Maîtrise scientifique et technologique permettant de réaliser des exploits impressionnants d’un côté, logique traditionnelle de puissance et de guerre de l’autre.
Comme en d’autres domaines et notamment dans le champ de l’environnement, il serait impératif que ce domaine soit géré collectivement à l’échelle de l’humanité. Les événements actuels, ici très brièvement évoqués, montrent, hélas, que nous n’en prenons pas le chemin.
Alain Delacroix
Ancien professeur titulaire de la chaire "Chimie industrielle - Génie des procédés" du Conservatoire national des arts et métiers

Les éditions du CNRS viennent de rééditer la biographie de Jacques Boucher de Perthes publiée par Léon Aufrère en 1940 [1]. C’est un livre particulièrement important car les archives de Boucher de Perthes ont disparu dans les bombardements de mai 1940 et Léon Aufrère a été le dernier à pouvoir les consulter et les exploiter. Cette réédition est précédée de deux textes : l’un d’Arnaud Hurel, ingénieur au Muséum national d’histoire naturelle, et l’autre de Yann Potin, archiviste aux Archives nationales. Le premier rappelle la complexité de Boucher de Perthes, à la fois savant précurseur mais aussi dupe de ses chimères, et montre l’importance du travail de Léon Aufrère, qui a su faire la part des choses dans cette complexité. Le second montre que le livre est tout à la fois biographie, étude d’histoire des sciences et édition de documents d’archives.
Boucher de Perthes naît en 1788 dans une famille aristocratique dont le père, Jules Armand Guillaume Boucher de Crèvecœur, descend d’un croisé, et la mère, Marie de Perthes, d’un oncle de Jeanne d’Arc. Le père, contrôleur général surnuméraire, perd son poste à la Révolution mais est appelé ensuite pour réorganiser la douane ; il devient directeur des douanes à Abbeville et, passionné par la botanique, est membre de sociétés savantes et membre fondateur de la Société d’émulation d’Abbeville.
En 1804, Jacques Boucher de Crèvecœur, futur Boucher de Perthes, est nommé commis des douanes grâce à son père. Dilettante et autodidacte, il a une jeunesse brillante et mondaine, pendant laquelle il accumule les conquêtes féminines, dont la célèbre Pauline Borghèse. Ses fonctions dans les douanes le font voyager : Marseille, Gênes, Livourne, Foligno, Boulogne et Paris. Il va aussi dans les pays de l’Est, entre autres en Hongrie pour étudier l’effet du blocus continental. Il écrit diverses pièces en vers, dont le succès est très médiocre, et, bien que l’Empire lui ait accordé quelques avantages pour sa carrière, il se fait inscrire dans les gardes du corps de Louis XVIII.
En 1818, il obtient l’autorisation de porter le nom de sa mère et devient Boucher de Perthes. En 1825, il reprend la place de son père à la direction des douanes d’Abbeville.
Il publie ses œuvres entre 1831 et 1833, dont des textes à consonance politique qui vont lui créer quelques ennuis.
A cinquante ans, après avoir raté une dizaine de possibilités de mariage et renoncé à faire jouer ses pièces, il commence à s’intéresser à la Préhistoire, qu’alors tout le monde ignore.
Dans son livre, Léon Aufrère dissèque les œuvres de Boucher de Perthes et les relie avec l’histoire mouvementée du XIXe siècle. Il y décrit les balbutiements de la science de la Préhistoire : dès le début du XVIIIe siècle, on a en effet trouvé dans les tourbières de la région d’Abbeville des ossements d’animaux différents de ceux qu’on y trouvait alors. Des chercheurs - Laurent Traullé, François Baillon, Georges Cuvier, Paul Tournal, Marcel de Serres - vont commencer à exploiter ces découvertes et à se poser des questions sur la relation entre les hommes et ces animaux fossiles. Casimir Picard et le docteur Ravin attirent l’attention de Boucher de Perthes, président de la Société d’émulation locale. En 1835, Picard conclut que les outils humains sont contemporains des animaux de races disparues comme les mammouths. La Société d’émulation se passionne pour ces découvertes et, en 1837, Boucher de Perthes commence à suivre ces travaux de près et à faire faire des fouilles. Casimir Picard meurt jeune, à 35 ans, et visiblement, Boucher de Perthes va prendre le relais du jeune savant.
Léon Aufrère utilise les textes originaux pour montrer l’évolution de la pensée des chercheurs de l’époque qui sont en train de découvrir l’« homme antédiluvien », dont l’existence est en contradiction avec la version officielle de la Genèse. Mais tout est compliqué par des tendances à la supercherie car, comme on le verra par la suite, les ouvriers sont récompensés à chaque découverte et taillent des silex pour augmenter leurs revenus.
Dans les années 1840, Boucher de Perthes souhaite ouvrir un musée et le propose à Viollet-le-Duc, d’autant qu’il est question que l’Etat rachète l’Hôtel de Cluny pour y créer un musée des antiquités nationales. Malheureusement, ses collections sont refusées en tant qu’ensemble et les autorités lui proposent de les disperser dans le classement général, ce qu’il refuse.
Il décide alors de rédiger un texte, « L’industrie primitive », et Léon Aufrère, qui dispose du brouillon, dissèque l’évolution de cet ouvrage historique. On voit apparaître dès 1845 la preuve de la coexistence de l’homme avec des mammouths, et celle de l’industrie antédiluvienne, en désaccord avec la version officielle du Déluge. En août 1846, Boucher de Perthes fait brocher quelques exemplaires et en envoie un à l’Académie.
En 1847, il se présente comme député mais ne trouve de place que chez les ultra-républicains, malgré son soutien à la duchesse de Berry et sa fidélité aux Bourbons ; il n’est évidemment pas élu. En 1848, il obtient la Légion d’honneur mais il est rayé des cadres de la douane et admis à la retraite.
La commission de l’Académie ne répond toujours pas, et c’est seulement le 16 février 1849 qu’un de ses membres l’informe que certains de ses silex ont dû être travaillés par l’homme mais que l’Académie n’a pas d’avis et qu’il va falloir attendre. Le texte définitif, Antiquités celtiques et antédiluviennes, n’est publié qu’en 1849.
Parallèlement, Boucher de Perthes essaye de produire ses pièces dans les théâtres parisiens mais essuie des refus. Alors, en 1852, il publie ses Sujets dramatiques et se remet à voyager en Europe.
Pendant ce temps, les savants et les religieux tentent, pour certains de dénigrer, pour d’autres d’encenser ces nouvelles découvertes qui interfèrent avec les Ecritures.
Mais les mentalités évoluent : Geoffroy Saint-Hilaire, Littré, commencent à défendre l’idée de l’homme antédiluvien et les savants anglais se passionnent pour ce sujet.
Malheureusement, les ouvriers, payés assez grassement pour chaque découverte et alléchés par une prime de 200F pour la découverte d’os humains, trouvent fort à propos une demi-mâchoire semi-ancienne. La découverte de Moulin-Quignon, en 1863, va polluer les découvertes de Boucher de Perthes.
Il n’en reste pas moins qu’à partir de cette date, il devient très célèbre et, promu officier de la Légion d’honneur, est reçu par l’Empereur.
Boucher de Perthes va utiliser ses dernières années pour écrire ses souvenirs sous le titre de Sous dix rois (en huit volumes, ce qui représente plus de 5000 pages). Léon Aufrère pense qu’il y transforme souvent l’histoire et que les lettres publiées sont souvent réécrites car les originaux, s’il y en a eu, ont disparu.
Boucher de Perthes s’est considéré comme un philanthrope et un paléontologue. Avant sa mort, il donne de grosses sommes à des fondations de bienfaisance et transforme sa maison en musée pour la confier à la ville d’Abbeville, à condition que tout reste en l’état pendant cent ans. Ce sera fait mais en épurant la collection des artéfacts dus aux incertitudes des débuts. Boucher de Perthes s’éteint le 2 août 1868.
Le document de Léon Aufrère n’est pas une stricte biographie, ni un livre d’histoire des sciences, ni un ensemble de documents d’archives. Il est tout cela et grâce à une importante documentation originale et disparue, c’est en fait une bible pour ceux qui s’intéressent à l’histoire de la découverte de l’homme antédiluvien.
Claudine Hermann
Présidente d'honneur de l'association Femmes & Sciences, présidente de l’European Platform of Women Scientists (EPWS)


Ce 18e colloque annuel de l’association Femmes & Sciences, organisé en collaboration avec le Conservatoire des arts et métiers (Cnam) – et auquel l'AFAS était associée – a reçu le soutien de la ministre de l’Enseignement supérieur, de la Recherche et de l’Innovation et le marrainage de la secrétaire d’État auprès du Premier ministre, chargée de l’Egalité entre les femmes et les hommes et de la Lutte contre les discriminations. Madame Hélène Bidard, adjointe à la maire de Paris chargée de l'égalité femmes/hommes, de la lutte contre les discriminations et des Droits Humains a présenté la politique de la Ville en matière d’égalité entre les femmes et les hommes, depuis la crèche jusqu’au monde professionnel en passant par la formation des organisations étudiantes.
Françoise Vouillot, dans son intervention « Femmes et Technologies : l’arbre qui cache la forêt » a expliqué que les choix d’orientation des jeunes, filles comme garçons, ne sont pas libres mais contraints par la société ; puis les formations technologiques à bac +3 et +5, ainsi que la formation continue ont été présentées. Une session a décrit des exemples de métiers variés du secteur de l’informatique. Chantal Morley a montré que pour rendre les métiers du numérique attractifs pour les femmes, il fallait des changements en profondeur dans les études et les professions.
Sur l’exemple du Cnam, on a vu comment une institution technique se saisissait de la question de l’égalité femmes-hommes, à la fois dans sa communication et par la création d’un serious game. Divers témoignages féminins très positifs ont illustré les métiers techniques dans les laboratoires publics et les entreprises. A titre de comparaison, la situation des femmes en sciences et techniques et des mesures en leur faveur, en Allemagne et aux Etats-Unis, ont été présentées.
Les points très originaux de ce colloque, suivi par plus de 200 personnes, ont été l’intervention d’une classe de BTS qui a présenté cet enseignement avec fraîcheur et conviction [1] et l’exemple inspirant des Etats-Unis où de nombreuses actions ont été mises en place pour les femmes en sciences et en technologies.
Alain Foucault
Professeur émérite du Muséum national d'histoire naturelle (Paris)

Le GIEC (Groupe d’experts intergouvernemental sur l’évolution du climat) a été créé en 1988 par l’Organisation météorologique mondiale (OMM) et le Programme des Nations Unies pour l’environnement (PNUE). Il a pour mission d’évaluer, sans parti pris et de façon méthodique, claire et objective, les informations d’ordre scientifique, technique et socio-économique qui nous sont nécessaires pour mieux comprendre les fondements scientifiques des risques liés au changement climatique d’origine humaine, et en cerner plus précisément les conséquences.
Il publie périodiquement des rapports concernant ce changement climatique. Depuis sa création, il a publié cinq rapports principaux, auxquels il convient d’ajouter quinze rapports spéciaux et une vingtaine de rapports divers sur des problèmes spéciaux ou méthodologiques. L’ensemble totalise des milliers de pages dont le contenu exige, pour être assimilé, des connaissances suffisantes. Même les résumés pour les décideurs, que le GIEC a annexés à ces rapports, ne sont pas de lecture aisée.
Pourtant le message qu’il nous transmet est simple : depuis le début de l’ère industrielle (disons 1850), la température moyenne au sol s’est élevée de près de 1°C. La cause de cette élévation est l’émission dans l’atmosphère, du fait de nos activités, de gaz à effet de serre, majoritairement dioxyde de carbone (CO2) et méthane (CH4). Si nous continuons ces émissions, la température continuera d’augmenter, avec des conséquences importantes sur notre environnement et nos conditions d’existence.
Voilà près de 30 ans que le GIEC a publié son premier rapport et, depuis, il ne cesse de préciser son message et d’en détailler les conséquences. Ces conséquences sont majoritairement néfastes, ce qui a ému l’opinion publique. De nombreuses réunions internationales ont été tenues pour examiner le problème et notamment celles que l’on désigne sous le sigle de COP, ce qui signifie « Conférence des parties à la convention-cadre des Nations Unies sur les changements climatiques ». Elles se tiennent tous les ans depuis 1979.
La conférence qui a eu lieu en 2015, la COP 21, doit être spécialement retenue parce qu’elle s’est conclue par l’Accord de Paris prévoyant de limiter l’augmentation de la température par rapport à l’ère préindustrielle à 2°C, voire à 1,5°C. A la suite de cet accord, il a été demandé au GIEC de se pencher plus particulièrement sur une augmentation possible de 1,5°C, d’en envisager les modalités et les diverses conséquences. On peut s’interroger sur le fait que la demande n’ait pas été faite aussi pour une augmentation de 2°C, qui n’est pas irréaliste, peut-être pour ne pas affoler les populations, mais le GIEC a, de lui-même, dépassant sa mission, abordé cette possibilité.
Toujours est-il que le rapport spécial du GIEC qui répond à cette demande a été publié le 6 octobre 2018. On le trouvera sur Internet à l’adresse www.ipcc.ch. Il comprend 695 pages, auxquelles il y a lieu d’ajouter quelques annexes. Comme toutes les publications du GIEC, sa lecture est aride. Il est précédé d’un résumé pour les décideurs, dont on peut se demander s'ils auront le courage de le lire en détail.
Le rapport lui-même est divisé en cinq chapitres :
- 1 : cadre et contexte
- 2 : voies d’atténuation compatibles avec une température de 1,5°C dans le contexte d’un développement durable
- 3 : impact d’un réchauffement planétaire de 1,5°C sur les systèmes naturels et humains
- 4 : renforcement et mise en œuvre de la réponse mondiale
- 5 : développement durable, éradication de la pauvreté et réduction des inégalités
Dans l’ensemble, on ne peut pas dire qu’il apporte beaucoup de nouveautés par rapport à ce que le GIEC avait déjà publié. Mais l’exposé qui est fait, se concentrant surtout sur le réchauffement de 1,5°C, aide à mieux comprendre ce qui se passerait dans ce cas : une quantité de détails sont précisés. Il y est confirmé que les effets du réchauffement global se font déjà sentir sur les écosystèmes terrestres ou océaniques. Ces phénomènes seraient accentués si le réchauffement atteignait 1,5°C, et davantage s’il atteignait 2°C. A noter que les températures sur terre augmenteraient davantage que celles sur mer, dépassant alors les moyennes de 1,5°C ou 2°C.
Ces effets se manifestent très diversement selon les régions. Par exemple, si l’on prend en compte les saisons ayant localement subi les plus forts réchauffements, on voit que de vastes surfaces de l’Inde et de la Chine ont déjà largement dépassé 1,5°C et même parfois 2°C. Santé, moyens de subsistance, sécurité alimentaire, approvisionnement en eau nouveau, sécurité humaine seraient affectés par le changement climatique.
Quelles que soient les mesures prises pour contrer ce changement, il apparaît que les effets des émissions de gaz à effet de serre déjà réalisés persisteront pendant des siècles, voire des millénaires. Parmi eux, on peut noter un renforcement des précipitations ou des sécheresses dans certaines régions.
Il est envisagé des possibilités d’adaptation : restauration des écosystèmes, reforestation, gestion de la biodiversité, aquaculture durable, aménagement côtier, gestion des catastrophes, gestion de l’eau, etc. ; mais pour ne pas dépasser une augmentation de 1,5°C, il faudrait que les émissions de dioxyde de carbone anthropiques diminuent de 45% d’ici 2040 par rapport à 2010, pour atteindre zéro en 2050. Pour se limiter à 2°C, ces chiffres devraient être respectivement 20% et 2075. Celles imputables à l’industrie devraient être inférieures de 75% à 90% en 2050 par rapport à 2010.
Ces réductions nécessitent des transitions rapides et profondes en énergie, usage des terres, tissu urbain, infrastructures (dont transport et bâtiments) et systèmes industriels. C’est techniquement possible mais pas forcément socialement acceptable. Les systèmes urbains et les infrastructures sont susceptibles de quantités d’amélioration pour limiter le réchauffement si l’on s’affranchit de nombreuses barrières économiques, institutionnelles et culturelles.
Le GIEC met l’accent sur les rapports entre la lutte contre le réchauffement climatique et la réalisation d’un développement durable. Pour lui, ces deux préoccupations vont de pair, à condition d’éviter les conflits entre ces actions et de rechercher plutôt leurs synergies. Dans le même esprit, il souligne que les changements climatiques pourraient avoir un impact significatif sur l'extrême pauvreté, exacerbant les inégalités, en particulier pour les personnes défavorisées par le sexe, l'âge, la race, la classe sociale, la caste et les incapacités. Toutes leurs conséquences négatives affecteraient au premier chef les populations défavorisées, notamment celles des régions arctiques, des zones arides et des petits Etats insulaires.
Le rapport dit peu en matière de coût, soulignant seulement que plus on tarde à prendre des mesures, plus il sera élevé. Si l’on veut en savoir davantage, il faut se référer à un article publié récemment et que le rapport n’a pas pu prendre en compte (Country-level social cost of carbon. K. Ricke, L. Drouet, K. Caldeira & M. Tavoni. Nature Climate Change. Vol. 8, p. 895-900. 2018). Cet article évalue ce que coûte, comme dommages aux sociétés, l’émission de dioxyde de carbone (CO2) dans l’atmosphère. Ainsi, il évalue leur coût total à 417 dollars par tonne de CO2 émise (avec de larges marges d’erreur). Il va plus loin en détaillant ce coût en fonction des pays, et ce coût est très variable. Pour l’Inde, il est de 86 dollars par tonne de CO2 (soit 21% du coût total), pour les Etats-Unis, de 48 dollars (11% du total), pour la Chine, de 24 dollars. En face de ces perdants, il y a des gagnants : le nord de l’Europe, le Canada et l’ancienne Union soviétique. Mais gagnant ne signifie pas qu’il faut émettre davantage de CO2. Même dans ces pays, les perturbations régionales ne feront pas que des heureux !
A noter que ces évaluations dépassent de beaucoup ce qui était admis jusqu’à présent. Sur ces bases, comme on émet chaque année de l’ordre de 40 milliards de tonnes de CO2, cela nous coûterait globalement quelque 15 000 milliards de dollars.
Le GIEC reconnaît que « les changements sociétaux et systémiques fondamentaux pour parvenir à un développement durable, éliminer la pauvreté, réduire les inégalités, tout en limitant le réchauffement à 1,5°C, nécessiteraient de remplir un ensemble de mesures institutionnelles, sociales, de conditions culturelles, économiques et technologiques ». C’est bien la moindre des choses car ce que n’a pas envisagé le GIEC, c’est la faisabilité politique des mesures anti-réchauffement. Chacun peut se rendre compte qu’il y a là bien des difficultés...
Alain Delacroix
Ancien professeur titulaire de la chaire "Chimie industrielle - Génie des procédés" du Conservatoire national des arts et métiers

La transition énergétique va voir les industries de l’énergie, liées aux hydrocarbures et au charbon, être remplacées progressivement et probablement par d’autres moins productrices d’effet de serre. De ce fait, de nouvelles matières premières vont être nécessaires, en particulier, les terres rares. Un récent rapport conjoint de l’Académies des sciences et de l’Académie des technologies [1] vise à conseiller les pouvoirs publics pour l’exploitation éventuelle de ressources françaises métropolitaines et ultramarines. Cela est d’autant plus stratégique que la Chine monopolise le marché et représente plus de 80% de la production mondiale, ce qui peut induire des fluctuations « politiques » des prix, voire des crises d’approvisionnement. On sait par exemple que la Chine a restreint pendant un certain temps ses exportations vers le Japon en raison de divergences territoriales et, en 2011, le prix du dysprosium a été multiplié par 6.
Les terres rares ont été découvertes, pour certaines, dès la fin du XVIIIe siècle, dans des minéraux rares à l’époque, que l’on appelait internationalement en français des terres. C’est un ensemble de métaux constitué par les lanthanides et les actinides, auxquels on rattache quelques éléments comme l’yttrium et le scandium. Les actinides sont relativement peu utilisés, sauf évidemment l’uranium et quelques autres. En revanche, beaucoup de lanthanides ont actuellement des applications importantes. Le cérium, l’europium, le gadolinium, le terbium et l’erbium sont utilisés dans le stockage de l’énergie. Le praséodyme, le néodyme, le samarium et le dysprosium entrent dans la fabrication des aimants permanents pour les véhicules électriques et les éoliennes. En fait, on trouve des terres rares dans tous les éléments modernes qui nous entourent : dans les disques durs d’ordinateurs, les haut-parleurs audio et vidéo et tous les moteurs électriques de notre cuisine et de nos voitures.
Malgré leur appellation, les terres rares sont relativement répandues dans l’écorce terrestre, où elles sont assez diluées. Le cérium est aussi abondant que le cuivre, et le lutécium plus présent que l’argent. En revanche, leur mélange naturel est assez difficile à séparer et c’est seulement avec le projet Manhattan, vers 1940, qu’elles ont été séparées industriellement. Les terres rares ont été exploitées aux Etats-Unis mais la France a été pionnière dans leur séparation car une partie était produite à l’usine de La Rochelle par le procédé Rhône-Poulenc. Ce procédé polluant a été arrêté car il générait de nombreux déchets, dont certains sont plus ou moins radioactifs. En Chine où, pour l’instant, les contraintes environnementales sont moins sévères, l’extraction des terres rares implique la manipulation de grandes quantités de matériaux et s’effectue à ciel ouvert. Mais la Chine commence à se préoccuper de l’environnement et souhaite maintenant limiter sa production pour la réserver peut-être à sa propre consommation. De ce fait, la plupart des pays cherchent désormais à trouver chez eux des gisements, par exemple le Canada, l’Australie et les Etats-Unis. Un projet européen en Suède pourrait produire d’importantes quantités de dysprosium. La France, deuxième pays en surface maritime, possèderait de grandes quantités de terres rares dans les encroûtements ferromagnétiques situés en Polynésie française. Les nodules polymétalliques contiendraient par ailleurs du cérium. Quant au Japon, il aurait découvert un gisement très important dans les eaux internationales du Pacifique.
Pour résoudre l’approvisionnement en terres rares, on dispose de trois solutions simultanées. La première, comme on l’a vu, est de découvrir de nouveaux gisements. La deuxième est le recyclage : Recylum récupère les déchets électriques et les lampes LED, dont on espère obtenir de l’europium, du terbium et du gadolinium. Pour l’instant, les quantités récupérées sont trop faibles pour alimenter une filière industrielle, mais de nombreuses recherches sont en cours et le BRGM, entre autres, dispose déjà de procédés pour réaliser cette opération. Solvay-Rhodia, héritière de Rhône-Poulenc dans ce domaine, a cessé récemment son activité de recyclage des terres rares aux usines de Saint-Fons et de La Rochelle par manque de rentabilité. La dernière solution est de se passer des terres rares ou d’en limiter l’utilisation. Certaines voitures électriques les plus récentes ont maintenant des moteurs électriques et des accumulateurs qui n’utilisent presque plus de terres rares, dont la ZOE de Renault.
La production et l’utilisation des terres rares sont en pleine évolution et il semble très difficile aujourd’hui de prévoir les évolutions de ce domaine.